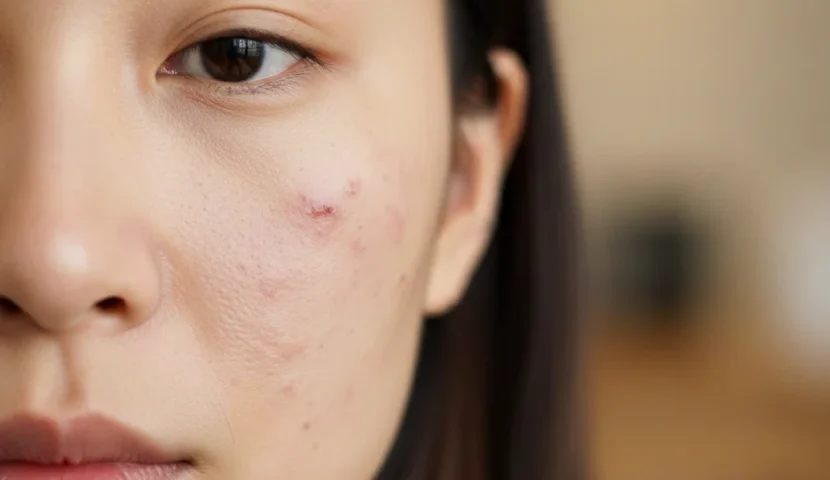
花粉症の季節になると、くしゃみや鼻水、目のかゆみを抑えるために抗ヒスタミン薬を手放せなくなる方は多いでしょう。しかし、症状を楽にしてくれる反面、「薬を飲み始めてから肌が乾燥するようになった」「ニキビが増えた気がする」「肌がかゆい」といった変化を感じている方もいらっしゃいます。実は、抗ヒスタミン薬には肌にも影響を及ぼす可能性のある副作用があることが知られています。この記事では、抗ヒスタミン薬が肌にどのような影響を与えるのか、そのメカニズムから具体的な対処法まで、皮膚科学の視点から丁寧に解説していきます。花粉症の治療を続けながら、肌の健康も守りたいと考えている方にぜひ参考にしていただければ幸いです。
目次
- 抗ヒスタミン薬とは何か——花粉症治療の基本を知る
- 抗ヒスタミン薬が肌に与える影響のメカニズム
- よく見られる肌への副作用の種類と特徴
- 第1世代と第2世代の違いと肌への影響の差
- 花粉症の季節に肌トラブルが増えやすい理由
- 抗ヒスタミン薬による肌への副作用を和らげるケア方法
- 皮膚科・アレルギー科への受診が必要なサインとは
- まとめ
この記事のポイント
抗ヒスタミン薬は花粉症症状を抑える一方、抗コリン作用による皮膚乾燥・ニキビ・光線過敏症などの肌への副作用がある。第2世代薬への変更や保湿・紫外線対策で対処可能。症状悪化時は皮膚科への相談を推奨。

🎯 1. 抗ヒスタミン薬とは何か——花粉症治療の基本を知る
抗ヒスタミン薬は、花粉症をはじめとするアレルギー疾患の治療に広く使われる薬です。まず、その基本的な仕組みを理解しておきましょう。
花粉症が起こるとき、体内では「ヒスタミン」という化学物質が大量に放出されます。このヒスタミンが目や鼻の粘膜にある受容体(ヒスタミンH1受容体)と結合することで、くしゃみ・鼻水・目のかゆみといったアレルギー症状が引き起こされます。抗ヒスタミン薬は、このH1受容体にヒスタミンよりも先に結合し、ヒスタミンの働きをブロックすることで症状を抑えます。
日本では、市販薬・処方薬ともに多くの種類の抗ヒスタミン薬が流通しており、クラリチン(ロラタジン)、アレグラ(フェキソフェナジン)、ザイザル(レボセチリジン)、アレロック(オロパタジン)、アトラキン(ケトチフェン)など、それぞれ特性の異なるものが使われています。古くから使われているポララミン(クロルフェニラミン)やレスタミンコーワ(ジフェンヒドラミン)なども依然として広く使用されています。
これらの薬は、花粉症の鼻症状や目の症状を軽減する効果が高い一方で、体全体に影響を及ぼすことがあります。特に皮膚に関しては、知られていない副作用が起こることがあるため、長期にわたって使用する場合には注意が必要です。
なお、抗ヒスタミン薬は「風邪薬」「睡眠補助薬」「乗り物酔い防止薬」にも含まれていることがあり、知らず知らずのうちに同じ成分を複数の薬から摂取してしまうケースもあります。使用前には成分表示を確認する習慣をつけることが大切です。
Q. 抗ヒスタミン薬が肌を乾燥させるメカニズムは?
抗ヒスタミン薬、特に第1世代は「抗コリン作用」により、汗腺・皮脂腺の分泌を調節するアセチルコリンの働きをブロックする。その結果、皮脂や汗の分泌量が低下し、皮膚の水分が蒸散しやすくなることで乾燥肌が引き起こされる。
📋 2. 抗ヒスタミン薬が肌に与える影響のメカニズム
抗ヒスタミン薬が肌に影響を与えるルートは、主に2つあります。一つは「抗コリン作用」、もう一つは「皮膚のヒスタミン調節機能への干渉」です。
まず、抗コリン作用について説明します。多くの第1世代抗ヒスタミン薬(古いタイプの薬)は、ヒスタミン受容体だけでなく、「ムスカリン性アセチルコリン受容体」にも作用します。アセチルコリンは汗腺や皮脂腺の分泌をコントロールする神経伝達物質であり、これがブロックされると汗や皮脂の分泌量が低下します。その結果として、皮膚の水分蒸散が増加し、乾燥肌が引き起こされることがあります。乾燥肌はバリア機能の低下につながり、外部刺激に対してより敏感な状態を生み出します。
次に、皮膚のヒスタミン調節機能への干渉についてです。ヒスタミンは、アレルギー反応を引き起こす悪者というイメージが強いですが、実は皮膚の生理機能においても重要な役割を担っています。皮膚の角質細胞(ケラチノサイト)や免疫細胞(マスト細胞・樹状細胞)はヒスタミン受容体を持っており、皮膚のバリア機能の維持、免疫応答の調節、傷の修復などにヒスタミンが関与しています。抗ヒスタミン薬によってこの機能が過度に抑制されると、皮膚の恒常性のバランスが崩れる可能性があります。
また、抗ヒスタミン薬の一部は皮脂腺の活動にも影響を及ぼすことがあります。特に若い世代では、薬の影響で皮脂バランスが乱れ、毛穴が詰まりやすくなることでニキビや吹き出物が生じることがあります。一方で、同じ薬が中高年の乾燥肌を悪化させることもあり、年齢や元々の肌質によっても反応は異なります。
さらに、抗ヒスタミン薬の一部は光感受性を増大させる光毒性・光アレルギーを引き起こすことが知られています。これにより、日光を浴びた部分の肌が炎症を起こしやすくなる場合があります。特に春の花粉症シーズンは紫外線量が増え始める時期でもあるため、この点は特に注意が必要です。
Q. 第1世代と第2世代の抗ヒスタミン薬の肌への影響の違いは?
第1世代(クロルフェニラミン・ジフェンヒドラミンなど)は抗コリン作用が強く、乾燥肌や皮脂バランスの乱れが生じやすい。第2世代(フェキソフェナジン・ロラタジンなど)は抗コリン作用が弱く、肌への影響が相対的に少ないとされる。長期使用には第2世代が推奨される。
💊 3. よく見られる肌への副作用の種類と特徴
抗ヒスタミン薬による肌への副作用には、さまざまな種類があります。以下に代表的なものを詳しく解説します。
🦠 肌の乾燥(皮膚乾燥・口唇乾燥)
最もよく報告される副作用の一つが皮膚の乾燥です。前述した抗コリン作用によって汗腺・皮脂腺の分泌が抑制されることで、皮膚の表面から水分が蒸散しやすくなります。顔だけでなく、手足・体幹部の乾燥感が増すことも多く、特に冬から春の季節変わりの時期は乾燥した空気との相乗効果で症状が強く出やすいです。口唇の乾燥(口が渇く感覚を伴うことが多い)も同様のメカニズムで起こります。
👴 肌のかゆみ(薬疹・接触皮膚炎との鑑別が必要)
抗ヒスタミン薬の服用後に肌のかゆみや発赤が生じることがあります。これが単なる乾燥によるかゆみなのか、薬に対するアレルギー反応(薬疹)なのかを見分けることが重要です。薬疹の場合は、赤みや発疹が体に広がったり、発熱を伴ったりすることがあります。かゆみを抑えるために飲んだ薬でかゆみが起こるというのは逆説的ですが、実際に起こり得るため注意が必要です。症状が悪化する場合は必ず医師に相談してください。
🔸 ニキビ・吹き出物の増加
一部の抗ヒスタミン薬、特に第1世代のものでは、皮脂分泌のバランスが乱れることで毛穴が詰まりやすくなり、ニキビや吹き出物が増えることがあります。もともとニキビ肌の方や思春期・20代の方で特に目立つことがあります。また、薬による口渇(口が渇く症状)から水分補給が増え、逆に体内環境が変化することで肌荒れにつながるケースもあります。
💧 光線過敏症(日光に対する敏感さの増大)
フェノチアジン系の抗ヒスタミン薬(例:プロメタジン)などは光感受性を高めることがあります。薬を服用中に日光を浴びると、紫外線に対して通常より強い炎症反応が起こり、日焼けのような赤みや水ぶくれが生じることがあります。これを「光毒性反応」と呼びます。また、薬への免疫反応が光によって引き起こされる「光アレルギー反応」も存在します。花粉症の季節は屋外活動も多いため、服用中は日焼け止めの使用と日傘・帽子などの紫外線対策が特に重要です。
✨ 接触皮膚炎(塗り薬として使用した場合)
市販の虫刺されや湿疹向けの外用薬には抗ヒスタミン成分(ジフェンヒドラミンなど)が含まれているものがあります。これを繰り返し塗ることで、かえって接触性皮膚炎(かぶれ)を引き起こすことがあります。外用の抗ヒスタミン薬による接触皮膚炎は皮膚科でしばしば見られるトラブルであり、長期・繰り返し使用には注意が必要です。

🏥 4. 第1世代と第2世代の違いと肌への影響の差
抗ヒスタミン薬は「第1世代」と「第2世代」に大きく分類されます。それぞれの特徴を理解することは、肌への副作用リスクを正しく評価する上で非常に重要です。
📌 第1世代抗ヒスタミン薬
クロルフェニラミン(ポララミン)、ジフェンヒドラミン(レスタミン)、ケトチフェン(ザジテン)などが代表例です。これらの薬は、脳血液関門を通過しやすく、中枢神経系に作用するため眠気が強く出ます。また、前述した抗コリン作用が強く、乾燥・口渇・便秘・排尿障害などの副作用が起きやすいのが特徴です。皮膚への影響という点では、乾燥肌が特に問題になりやすく、もともと乾燥肌の方や高齢者では症状が顕著になりやすいです。
ただし、第1世代の薬は効果発現が速く、価格も比較的安価なため、一時的な症状緩和や夜間の使用(眠気を逆に利用する)には依然として用いられています。
▶️ 第2世代抗ヒスタミン薬
フェキソフェナジン(アレグラ)、ロラタジン(クラリチン)、セチリジン(ジルテック)、レボセチリジン(ザイザル)、オロパタジン(アレロック)などが代表例です。これらは脳血液関門を通過しにくい設計になっており、眠気や抗コリン作用が第1世代より少ないのが特徴です。特にフェキソフェナジンとロラタジンは「非鎮静性」とされており、ドライバーや作業中の方にも使いやすいとされています。
肌への影響という観点では、第2世代は第1世代よりも抗コリン作用が弱いため、乾燥肌のリスクが相対的に低くなります。ただし、ゼロではなく、個人差もあります。一部の第2世代薬(セチリジン、レボセチリジンなど)では、わずかな眠気や口渇が生じることがあり、長期使用では注意が必要です。
花粉症の治療として長期間使用する場合は、副作用の少ない第2世代を選択することが一般的に推奨されています。しかし、どの薬が合うかは個人の体質・症状・生活スタイルによって異なるため、医師や薬剤師と相談しながら選ぶことが大切です。
Q. 花粉症の季節に肌トラブルが増える理由は薬だけですか?
薬の副作用以外にも複数の要因が重なる。花粉が肌に直接付着して引き起こす「花粉皮膚炎」、目や鼻周りをこする物理的刺激、春の紫外線量の急増、季節の変わり目の乾燥した空気、さらに睡眠不足やストレスによるホルモンバランスの乱れが肌トラブルを増加させる。
⚠️ 5. 花粉症の季節に肌トラブルが増えやすい理由
花粉症の季節に肌トラブルが増えるのは、抗ヒスタミン薬の副作用だけが原因ではありません。複数の要因が重なって肌への負担が高まることが多いため、その全体像を把握しておくことが重要です。
🔹 花粉そのものによる肌への直接刺激
花粉は非常に小さな粒子で、肌に直接付着することで物理的・化学的な刺激を与えます。特に顔・首・手などの露出部位は花粉にさらされやすく、赤み・かゆみ・湿疹などのいわゆる「花粉皮膚炎」を引き起こすことがあります。これは抗ヒスタミン薬とは無関係に起こる肌トラブルであり、薬の副作用と混同されることもあります。
📍 目や鼻をこすることによる物理的刺激
花粉症によるかゆみを我慢できずに目や鼻周りをこする動作は、皮膚への物理的刺激となります。特に目の周りの皮膚は薄くてデリケートなため、こすり続けることで色素沈着(くまの悪化)、皮膚炎、小じわの悪化などを招くことがあります。
💫 季節の変わり目の気温・湿度変化
花粉症のピーク期は冬から春にかけての季節の変わり目と重なります。この時期は気温や湿度が不安定で、肌がバリア機能を維持しにくい状態になります。乾燥した空気、急激な温度変化、強い風による水分蒸散などが重なり、肌の状態が悪化しやすい環境が続きます。
🦠 紫外線量の増加
春以降は紫外線の量が急増し始めます。抗ヒスタミン薬の光感受性増大作用と相まって、日焼けや炎症が起きやすくなります。また、花粉症で外出が多い時期に紫外線対策が不十分だと、肌へのダメージが蓄積しやすくなります。
👴 睡眠不足・ストレスによるホルモンバランスの乱れ
花粉症の症状(鼻詰まり・目のかゆみ)によって睡眠の質が低下すると、成長ホルモンの分泌が減り、皮膚の修復が追いつかなくなります。また、花粉症によるストレスがコルチゾール(ストレスホルモン)の分泌を増やし、皮脂腺を刺激することでニキビが増えることもあります。
このように、花粉症の季節には薬の副作用以外にも肌トラブルを起こしやすい要因が複数存在しています。抗ヒスタミン薬の副作用を考えるときは、これらの要因との相互作用も念頭に置くことが大切です。
🔍 6. 抗ヒスタミン薬による肌への副作用を和らげるケア方法
抗ヒスタミン薬を使用しながら肌の健康を守るためには、日常的なスキンケアと生活習慣の見直しが重要です。以下に、具体的なケア方法を紹介します。

🔸 十分な保湿ケアを行う
抗ヒスタミン薬による乾燥肌を防ぐためには、積極的な保湿ケアが不可欠です。入浴後や洗顔後の水分が肌に残っているタイミングで、セラミド・ヒアルロン酸・グリセリンなどの保湿成分を含んだ化粧水・乳液・クリームを使用してください。ボディローションも体全体に使用し、特に乾燥しやすい手・足・ひじ・ひざなどは重点的に保湿しましょう。
セラミドを含む保湿剤は皮膚のバリア機能の回復を助けるとして、皮膚科でも積極的に推奨されています。花粉症の季節はスキンケアのステップを省略せず、朝晩丁寧に行う習慣を持つことが肌を守る基本です。
💧 低刺激の洗顔・ボディソープを使用する
抗ヒスタミン薬による肌の乾燥が進んでいる期間は、洗浄力の強い製品が肌の油分をさらに奪いやすくなります。合成界面活性剤の少ない低刺激・弱酸性の洗顔料やボディソープを選ぶことで、必要な皮脂を残しながら清潔さを保てます。また、お湯の温度は高すぎないように(38〜40度が目安)し、長時間の入浴は避けましょう。
✨ 紫外線対策を徹底する
抗ヒスタミン薬の光感受性を考慮し、花粉症の季節も紫外線対策を忘れずに行いましょう。日焼け止め(SPF30以上・PA++以上が目安)を毎日使用し、外出時は帽子・日傘・サングラスなどで物理的に紫外線を遮断することも効果的です。日焼け止め自体も刺激となる場合があるため、低刺激タイプ・ノンコメドジェニック(毛穴詰まりしにくい)製品を選ぶと安心です。
📌 水分補給を意識する
抗ヒスタミン薬による口渇・皮膚乾燥を和らげるためには、こまめな水分補給が有効です。1日1.5〜2リットルを目安に、水やノンカフェインの飲み物を分けて飲む習慣をつけましょう。カフェインやアルコールは利尿作用で体内の水分を排出しやすいため、過剰摂取は控えた方が賢明です。
▶️ 薬の服用タイミングや種類を見直す
自己判断での薬の変更は危険ですが、肌トラブルが気になる場合は、処方してもらっている医師や調剤薬局の薬剤師に相談することをおすすめします。抗コリン作用の少ない第2世代の抗ヒスタミン薬に切り替えることで、乾燥肌の副作用が軽減されるケースもあります。また、服用量や服用タイミング(就寝前に1回にするなど)の調整で改善することもあります。
🔹 花粉を肌につけない工夫をする
外出時は、帽子・マスク・眼鏡などで花粉が直接肌に触れる面積を減らすことが、花粉皮膚炎の予防に役立ちます。帰宅後はすぐに顔・手を洗い、花粉を落とすことも重要です。衣類についた花粉を室内に持ち込まないよう、玄関先でコートを脱いで払う習慣をつけましょう。
📍 バランスの取れた食事と十分な睡眠
皮膚の健康維持には、内側からのケアも重要です。ビタミンC(コラーゲン生成を助ける)・ビタミンE(抗酸化作用)・ビタミンA(皮膚の細胞分裂を促進)・亜鉛(皮膚の修復に関わる)・オメガ3脂肪酸(皮膚の炎症を抑える)などの栄養素を意識して摂取することが大切です。また、成長ホルモンが最も分泌される22時〜2時の時間帯に睡眠をとれるよう生活リズムを整えることで、皮膚の自然な修復が促されます。
Q. 抗ヒスタミン薬服用中に皮膚科を受診すべき症状は?
服薬後に全身へ広がる発疹(薬疹の疑い)、口内や目の粘膜にも症状が及ぶ場合、短時間の日光曝露で強い赤みや水ぶくれが生じる光線過敏症、服薬後にかゆみや蕁麻疹が急速に悪化する場合は、重篤な副作用のサインである可能性があるため、速やかに医療機関を受診することが重要だ。
📝 7. 皮膚科・アレルギー科への受診が必要なサインとは
セルフケアで対処できる副作用もありますが、以下のような症状が現れた場合は、自己判断での対応を続けず、速やかに皮膚科・アレルギー科・かかりつけ医に相談することが重要です。
💫 薬疹が疑われる場合
薬を服用してから数日以内に全身に広がる赤い発疹が現れた場合は、薬疹(薬による皮膚反応)の可能性があります。薬疹は軽度のものから、スティーブンス・ジョンソン症候群のような重篤な皮膚障害まで幅広く、特に粘膜(口の中・目の結膜など)にも症状が及ぶ場合は緊急性が高いです。このような場合は服用を中止し、すぐに医療機関を受診してください。
🦠 かゆみ・発赤が服薬後に急速に悪化する場合
抗ヒスタミン薬を飲んでから数時間以内にかゆみ・赤み・蕁麻疹などの症状が現れたり、急速に悪化したりする場合は、その薬に対するアレルギー反応が起きている可能性があります。薬のアレルギーは稀ですが、起こり得るため、症状が出たら服用を止めて医師に報告しましょう。
👴 乾燥・湿疹が広範囲に広がったり、悪化したりする場合
保湿ケアをしっかり行っても乾燥や湿疹が改善しない、あるいは悪化している場合は、アトピー性皮膚炎の悪化や別の皮膚疾患が起きている可能性があります。特に、花粉症と共にアトピー性皮膚炎を持っている方は花粉シーズンに症状が悪化しやすいため、早めの皮膚科受診が推奨されます。
🔸 日光を浴びた後に異常な皮膚反応が起きる場合
抗ヒスタミン薬の服用中に、短時間の日光曝露で強い日焼けに似た赤み・水ぶくれ・痛みが生じた場合は、光線過敏症が起きている可能性があります。この場合も医師への相談と薬の変更が必要になることがあります。
💧 ニキビや肌荒れが長期にわたって改善しない場合
2〜3週間以上スキンケアを続けても肌荒れやニキビが改善しない場合は、皮膚科でのチェックが必要です。内服薬の変更や外用薬の処方によって改善できることも多く、自己流のケアに限界を感じたら専門家に相談することが最善策です。
受診の際には、「どの抗ヒスタミン薬をいつから飲んでいるか」「症状がいつ頃から出たか」「使用しているスキンケア製品は何か」などの情報を医師に伝えると、適切な診断・治療につながりやすくなります。お薬手帳を持参することも忘れずに。

👨⚕️ 当院での診療傾向【医師コメント】
高桑康太 医師(当院治療責任者)より
「当院では、花粉症シーズンになると「薬を飲み始めてから肌が乾燥しやすくなった」「ニキビが増えた気がする」というご相談を皮膚科外来で多くいただきます。抗ヒスタミン薬、特に第1世代のものは抗コリン作用による皮膚乾燥や皮脂バランスの乱れを引き起こしやすいため、花粉症の治療と並行して、セラミド配合の保湿剤を用いたスキンケアの徹底と紫外線対策をセットで取り組むことを強くおすすめしています。肌への副作用が気になる場合は自己判断で服薬を中断せず、薬の種類や服用方法の調整で症状が改善できることも多いため、お気軽にご相談ください。」
💡 よくある質問
主な原因は「抗コリン作用」です。特に第1世代の抗ヒスタミン薬は、汗腺や皮脂腺の分泌をコントロールする神経伝達物質(アセチルコリン)の働きをブロックするため、皮脂や汗の分泌量が低下します。その結果、皮膚の水分が蒸散しやすくなり、乾燥肌を引き起こします。
はい、違いがあります。第1世代(クロルフェニラミンなど)は抗コリン作用が強く、乾燥肌のリスクが高い傾向があります。一方、第2世代(フェキソフェナジン・ロラタジンなど)は抗コリン作用が弱いため、肌への影響が相対的に少ないとされています。ただし個人差があるため、医師や薬剤師に相談のうえ選択することが大切です。
セラミドやヒアルロン酸を含む保湿剤を、洗顔・入浴後すぐに使用することが最も重要です。また、低刺激の洗顔料の使用、こまめな水分補給(1日1.5〜2リットル目安)、SPF30以上の日焼け止めによる紫外線対策も有効です。当院でもセラミド配合保湿剤の活用と紫外線対策をセットで推奨しています。
薬の影響で皮脂バランスが乱れ、毛穴が詰まりやすくなることでニキビが生じる場合があります。自己判断で服薬を中断せず、まずは処方医や薬剤師に相談してください。抗コリン作用の少ない第2世代の薬への変更や服用方法の調整で改善できるケースもあります。2〜3週間改善がない場合は皮膚科への受診をご検討ください。
以下の症状が現れた場合は速やかに医療機関を受診してください。①服薬後に全身に広がる発疹(薬疹の疑い)、②口の中や目の粘膜にも症状が及ぶ場合、③日光を少し浴びただけで強い赤みや水ぶくれが生じる場合、④かゆみや蕁麻疹が服薬後に急速に悪化する場合です。これらは重篤な副作用のサインである可能性があります。

✨ まとめ
花粉症の治療に欠かせない抗ヒスタミン薬は、くしゃみや鼻水、目のかゆみを効果的に抑える一方で、肌にさまざまな影響を与えることがあります。特に第1世代の抗ヒスタミン薬に多い抗コリン作用による乾燥、光感受性の増大による日焼けや炎症、皮脂バランスの乱れによるニキビなど、症状は多岐にわたります。
しかし、これらの副作用は適切なスキンケアや生活習慣の見直し、そして必要に応じた薬の変更によって対処することが可能です。花粉症の季節は薬の副作用だけでなく、花粉そのものの刺激・季節の乾燥・紫外線の増加など、肌への負担が重なりやすい時期でもあるため、複合的なケアが重要になります。
保湿ケアの徹底、紫外線対策、低刺激な洗浄、水分補給、栄養バランスの整った食事と十分な睡眠——これらの基本を丁寧に実践することで、薬の副作用による肌トラブルを最小限に抑えることができます。
抗ヒスタミン薬による肌への影響が気になる方は、自己判断で薬をやめるのではなく、まずは処方した医師や薬剤師に相談することが大切です。薬の種類や服用方法を変えるだけで、花粉症の症状をコントロールしながら肌の健康も守れることがあります。また、肌症状が悪化する場合は皮膚科への受診も選択肢の一つとして検討してください。花粉症シーズンを少しでも快適に、そして健康な肌で乗り越えるために、今日からできるケアを始めてみましょう。
📚 関連記事
- 花粉皮膚炎の症状とは?かゆみ・赤みの原因と対策を解説
- 花粉症による肌荒れの原因と対策|つらい肌トラブルを改善する方法
- 花粉症で目の周りがかゆい原因と対策|症状を和らげるケア方法
- 乾燥肌のかゆみは皮膚科で治せる?原因・症状・治療法を解説
- 花粉で目の周りが赤くなる原因と皮膚科での治療法を解説